- 品牌
- 上海沃本生物科技有限公司
- 型号
- 定制
- 类型
- 自动分离仪
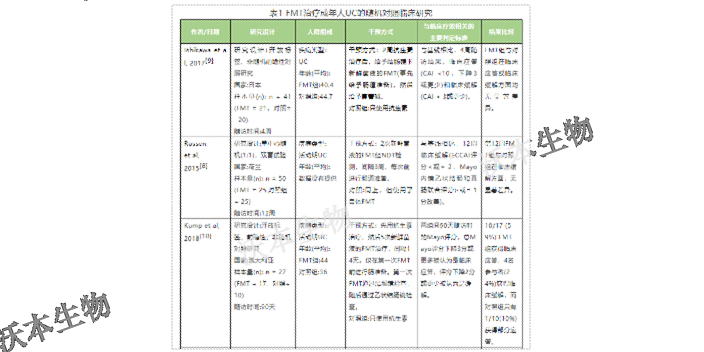
溃疡性结肠炎(ulcerativecolitis,UC)是一种结肠处的慢性炎症疾病,发病机理涉及多个因素,包括遗传易感性、上皮屏障缺陷、免疫反应失调、环境因素等;溃疡性结肠炎患者从直肠处开始发生粘膜炎症,并持续扩散至近端结肠;溃疡性结肠炎常表现出出血性腹泻,可通过结肠镜和组织检查进行诊断;目前,全世界针对溃疡性结肠炎没有改善药物,一般只能用5-氨基水杨酸、皮质类固醇药物以及一些消除炎症的单克隆抗体药物来缓解症状。通过切除大肠可改善溃疡性结肠炎,但是将严重影响患者后续的生活质量,而且肠外症状无法通过大肠切除手术根除。个性化菌群移植方案,针对患者特定需求,实现精确医疗!河南医院菌群移植成功案例
菌群移植,也被称为“粪便移植”,是一种正在被普遍研究的新型解决方法。该方法通过将健康人的肠道菌群移植到另一个人的肠道中,以重建肠道微生物生态系统,从而解决多种疾病。以下是菌群移植的一些主要优点。改善肠道微生物平衡每个人的肠道内都居住着数以万亿计的微生物,这些微生物对于人体的健康起着至关重要的作用。当肠道微生物平衡被打破时,可能会导致、腹泻、炎症性肠病等一系列肠道问题。菌群移植可以有效地改善这种不平衡的状态,帮助重建正常的肠道微生物生态平衡。江苏粪便菌群移植收费码菌群移植不仅关乎医治,更在于通过微生物调节,提升整体健康水平。

自从FMT技术开展以来,国内外对其临床实践尚未建立统一的、标准的方法,导致各类研究背后的临床疗效差异性较大,损害了医生和患者对FMT诊疗的信心,阻碍FMT研究的发展。在中华医学会肠外肠内营养学分会、中国国际医疗保健促进交流会加速康复外科分会、中国微生态诊疗创新联盟和上海预防医学会微生态专业委员会的倡议下,我国较早关于菌群移植标准化方法学及临床应用共识制定,2020年7月中华胃肠外科杂志发表《菌群移植标准化方法学的建立与临床应用中国共识》和《菌群移植途径的选择与建立临床应用中国共识》。菌群移植标准化方法学的建立,将有力提高FMT的疗效,降低不良反应的发生率,进一步推进该技术在临床上的广泛应用。
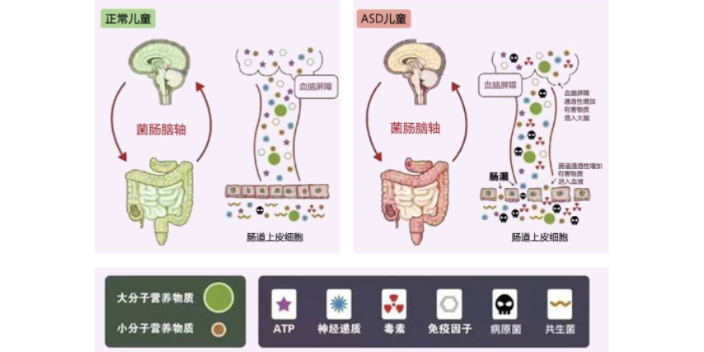
皮肤菌群移植有望治特应性皮炎:①10名成年和5名儿童患者参与了粘膜玫瑰单胞菌(Rm)移植的非双盲实验,初步验证了该手段对治特应性皮炎(AD)安全有效;②移植来自健康志愿者(HV)的Rm,与AD症状减轻、类固醇外用药物使用减少以及金黄色葡萄球菌丰度降低明显相关;③未发现Rm移植具有副作用或并发症;④AD患者的Rm产生表皮刺激物单甲基戊二酸和组氨醛,而HV的Rm产生促进表皮健康的磷脂酰胆碱与磷脂酰乙醇胺;⑤Rm移植治AD的有效性受疾病家族史、环境因素的影响~菌群移植,又称粪便移植,是一种将健康人的肠道菌群移植到患者肠道内的治疗方法。

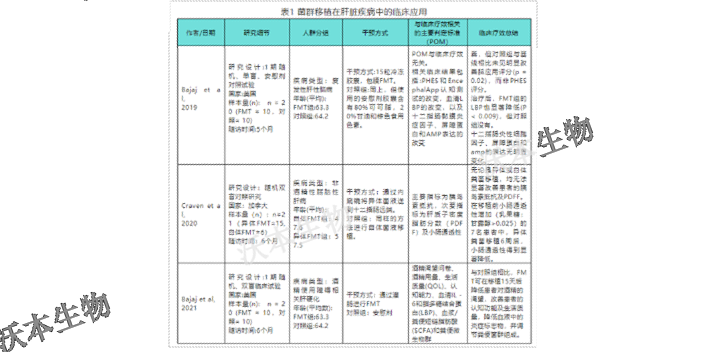
CDI患者菌群移植优先结肠镜或鼻肠管行FMT,如无条件可考虑口服胶囊或灌肠行FMT(1A)Meta分析显示,无论经结肠镜、鼻肠管,还是口服胶囊行单次或多次FMT,对CDI的疗效均明显优于万古霉素标准诊疗,其中口服胶囊的效果不劣于结肠镜;但因粪菌胶囊研究刚刚起步,缺乏指南与参照标准,且患者一次性需吞食较多胶囊,故不作为优先推荐。鼻肠管法效果稍逊于结肠镜,但考虑到留置鼻肠管便于反复多次输注菌液,也有利于同时给予肠内营养支持诊疗,故作为优先推荐。经肛门保留灌肠行单次FMT效果与万古霉素标准方案相当;明显低于结肠镜FMT,但保留灌肠FMT整体疗效并未明显低于结肠镜FMT整体疗效,预示着重复多次菌液输注可能提高灌肠FMT的疗效。故保留灌肠法在无条件行结肠镜或鼻肠管时可考虑采用。此时,应重复多次菌液输注,而不应该只给予单次输注。移植的菌群可以帮助恢复患者肠道内的微生态平衡,从而改善疾病症状。山西肠道菌群移植机构
研究显示,菌群移植在改善肠道健康方面展现出巨大潜力。河南医院菌群移植成功案例
粪菌移植可促进黑色素瘤患者对免疫诊疗的应答2021年以色列团队在《科学》上发表的报告显示,FMT能在早期临床试验中助力难治患者的免疫诊疗。试验中招募了10名PD-1单抗免疫诊疗无效的转移性黑色素瘤患者,粪菌捐赠者来自具有免疫诊疗缓解一年以上的黑色素瘤患者。在经过口服万古霉素和新霉素来破坏患者自身肠道菌群3天之后,临床医生给患者服用粪菌胶囊,随后注射纳武单抗(nivolumab),之后每两周进行粪菌移植和单抗注射的联合诊疗,直到90天为止。结果显示,共有3名患者对纳武单抗免疫诊疗产生积极反应,其中1名患者为完全缓解,2名患者为部分缓解,3名患者无进展生存期均超过6个月。令人惊喜的是,有2名患者的tumor在经历早期的变大之后,很快开始出现肉眼可见的萎缩。河南医院菌群移植成功案例
- 河南直肠菌群移植耗材 2024-11-12
- 陕西医院菌群移植费用 2024-11-12
- 山西菌群移植肠道 2024-11-08
- 江西肠道菌群移植怎么做 2024-11-08
- 山西自体菌群移植**共识 2024-11-08
- 江西菌群移植是什么 2024-11-08
- 山西直肠菌群移植适用人群 2024-11-08
- 青海小肠菌群移植技术及其过程 2024-09-20